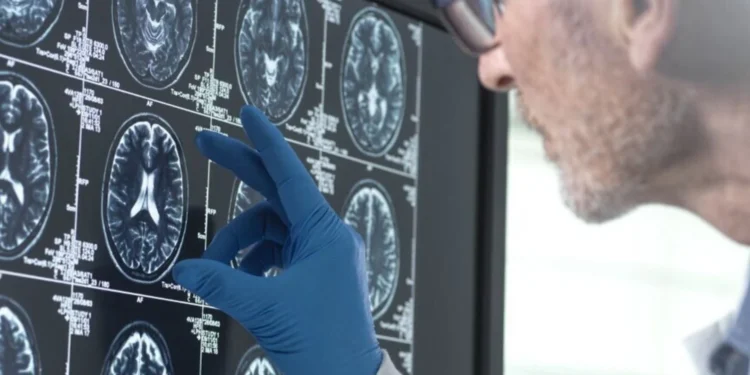
Um estudo observacional nacional, apresentado na International Stroke Conference 2026 da American Stroke Association, indica que o depósito de proteínas nas paredes dos pequenos vasos cerebrais pode antecipar e multiplicar o risco de demência em curto prazo. A pesquisa, baseada em dados de quase dois milhões de adultos cobertos pelo Medicare nos Estados Unidos, mostra que a angiopatia amiloide cerebral (CAA) está associada a uma progressão cognitiva clínica relevante em até cinco anos.
Conduzido por Samuel S. Bruce, neurologista e assistant professor da Weill Cornell Medicine, o trabalho analisou registros entre 2016 e 2022, reconstruindo trajetórias clínicas dos pacientes: sem CAA nem AVC, com apenas CAA, com só AVC ou com ambas as condições. A comparação dos grupos revelou que 42% das pessoas com CAA desenvolveram demência em até cinco anos após a identificação da angiopatia, contra cerca de 10% naqueles sem a patologia.
O dado mais relevante é que o risco aumentado persiste mesmo na ausência de um evento cerebrovascular maior: pacientes com CAA sem histórico de AVC apresentaram risco de demência mais de quatro vezes superior ao de indivíduos sem CAA e sem AVC. Esse índice é semelhante ao observado entre pacientes que acumulam tanto CAA quanto AVC, enquanto o AVC isolado elevou o risco de forma mais modesta.
Segundo Bruce, “esses achados sugerem que mecanismos independentes do AVC — como processos inflamatórios e danos difusos aos pequenos vasos — desempenham papel direto no declínio cognitivo associado à CAA“. Em termos de arquitetura biológica, a CAA fragiliza as paredes dos vasos cerebrais por acúmulo de proteínas amiloides, comprometendo microcirculação e integridade tecidual, uma espécie de falha nos alicerces vasculares que sustenta funções cognitivas.
Os autores ressaltam a importância de monitoramento neurológico e de funções cognitivas precoces em pacientes com diagnóstico de angiopatia amiloide cerebral, para que intervenções clínicas possam ser aplicadas antes que o dano se torne irreversível. Esse enfático chamado à vigilância tem implicações práticas para a gestão de cuidados em populações idosas e para a forma como sistemas de saúde integram dados clínicos e rastreamento preventivo — uma operação que, no plano digital, exige fluxos de dados confiáveis e uma detecção precoce baseada em camadas de inteligência.
É preciso notar que os resultados são preliminares: o trabalho foi apresentado como abstract e ainda não passou pela revisão por pares. Apesar disso, a escala da coorte e a robustez dos dados administrativos do Medicare tornam as estimativas uma contribuição relevante para a epidemiologia da demência associada à microangiopatia. Do ponto de vista da infraestrutura de saúde, a descoberta indica que uma parcela significativa do risco poderá ser interceptada anos antes por meio de protocolos de triagem e acompanhamento mais sensíveis.
Como analista de inovação aplicada, observo que esta evidência conecta dois domínios: a biologia vascular cerebral e os sistemas de atenção clínica. Se imaginarmos o cérebro como uma cidade, a CAA corrói suas pequenas ruas e avenidas — os vasos cerebrais — prejudicando o fluxo e a entrega de recursos essenciais. Para mitigar o impacto coletivo dessa fragilidade estrutural, será necessária integração entre diagnósticos de imagem, registros administrativos e práticas clínicas, formando uma malha de prevenção que funcione como um sistema nervoso coordenado para a saúde pública.
Em resumo, a presença de proteínas amiloides nas paredes vasculares emerge como um marcador de risco substancial para demência, mesmo sem AVCs clínicos. A proposta prática é clara: monitorar precocemente, priorizar intervenções e fortalecer os alicerces digitais que permitem essa vigilância.